![]()
- 2026年1月 (2)
- 2025年12月 (1)
- 2025年11月 (1)
- 2025年10月 (1)
- 2025年9月 (1)
- 2025年8月 (2)
- 2025年7月 (1)
- 2025年6月 (1)
- 2025年5月 (2)
- 2025年4月 (1)
- 2025年3月 (2)
- 2025年2月 (1)
- 2025年1月 (2)
- 2024年12月 (1)
- 2024年11月 (1)
- 2024年10月 (2)
- 2024年9月 (2)
- 2024年8月 (2)
- 2024年7月 (1)
- 2024年6月 (2)
- 2024年5月 (1)
- 2024年4月 (1)
- 2024年3月 (1)
- 2024年2月 (1)
- 2024年1月 (2)
- 2023年12月 (1)
- 2023年11月 (1)
- 2023年10月 (1)
- 2023年9月 (3)
- 2023年8月 (2)
- 2023年7月 (2)
- 2023年6月 (2)
- 2023年5月 (2)
- 2023年4月 (1)
- 2023年3月 (1)
- 2023年2月 (2)
- 2023年1月 (3)
- 2022年12月 (2)
- 2022年11月 (3)
- 2022年10月 (2)
- 2022年9月 (3)
- 2022年8月 (3)
- 2022年7月 (2)
- 2022年6月 (4)
- 2022年5月 (2)
- 2022年4月 (2)
- 2022年3月 (5)
- 2022年2月 (2)
- 2022年1月 (2)
- 2021年12月 (3)
- 2021年11月 (3)
- 2021年10月 (3)
- 2021年9月 (4)
- 2021年8月 (3)
- 2021年7月 (4)
- 2021年6月 (2)
- 2021年5月 (4)
- 2021年4月 (4)
- 2021年3月 (4)
- 2021年2月 (4)
- 2021年1月 (4)
- 2020年12月 (5)
- 2020年11月 (5)
- 2020年10月 (5)
- 2020年9月 (6)
- 2020年8月 (5)
- 2020年7月 (4)
- 2020年6月 (6)
- 2020年5月 (5)
- 2020年4月 (4)
- 2020年3月 (5)
- 2020年2月 (3)
- 2020年1月 (4)
- 2019年12月 (3)
- 2019年11月 (4)
- 2019年10月 (5)
- 2019年9月 (5)
- 2019年8月 (5)
- 2019年7月 (5)
- 2019年6月 (5)
- 2019年5月 (7)
- 2019年4月 (6)
- 2019年3月 (6)
- 2019年2月 (5)
- 2019年1月 (5)
- 2018年12月 (6)
- 2018年11月 (7)
- 2018年10月 (7)
- 2018年9月 (6)
- 2018年8月 (7)
- 2018年7月 (7)
- 2018年6月 (8)
- 2018年5月 (9)
- 2018年4月 (8)
- 2018年3月 (9)
- 2018年2月 (9)
- 2018年1月 (8)
- 2017年12月 (9)
- 2017年11月 (10)
- 2017年10月 (10)
- 2017年9月 (7)
- 2017年8月 (11)
- 2017年7月 (11)
- 2017年6月 (12)
- 2017年5月 (11)
- 2017年4月 (11)
- 2017年3月 (10)
- 2017年2月 (9)
- 2017年1月 (7)
- 2016年12月 (4)
- 2016年11月 (4)
- 2016年10月 (3)
- 2016年9月 (5)
- 2016年8月 (6)
- 2016年7月 (3)
- 2016年6月 (6)
- 2016年5月 (4)
- 2014年3月 (1)
- 2013年6月 (1)
- 2013年4月 (1)
- 2013年2月 (1)
- 2012年11月 (1)
- 2012年10月 (1)
- 2012年6月 (1)
- 2012年5月 (1)
![]()
9:00 ~12:30 |
14:30 ~18:30 |
|
月 |
||
火 |
||
水 |
||
木 |
||
金 |
||
土 |
||
日/祝 |
診察日
休診
の診察時間は14:00~15:00です。
もぐらタイムズ
熊本の耳鼻咽喉科トップ > もぐらタイムズ

医療系のお話の記事一覧
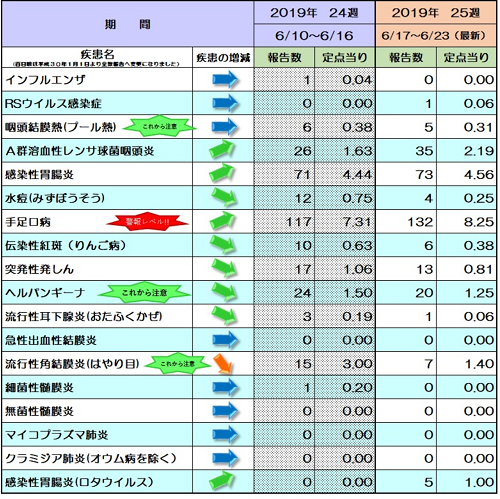
またまた熊本市ホームページより
まだまだ手足口病流行ってますね((+_+))
手足口病、ヘルパンギーナと最近ブログを書いたので、『夏風邪』のもう一つ、『咽頭結膜熱(プール熱)』について書いてみます。
咽頭結膜熱の原因はアデノウィルスというウィルスです。
アデノウィルス自体は夏に限らず、1年を通じて見られるウィルスなのですが、特に夏になると咽頭結膜熱という形で流行します。
プールの水を介して流行するとされ、"プール熱"とも呼びます。
症状としては、名前の通りで、『咽頭(のど)』の痛み、『結膜(目)』の炎症による眼脂(めやに)、眼痛、流涙、そして『熱』。
並べて『咽頭結膜熱』ですね。
だいたい3~5日程度症状が持続すると言われています。
アデノウィルスは検査キットがありますので、のどや目から検査することで診断は可能です。
治療は基本的に解熱剤などの対症療法です。
目の症状が強い時には眼科での治療をお勧めすることもあります。
このアデノウィルス、飛沫感染(咳などでうつる)、接触感染でうつります。
そして、消毒液などにも結構強いと言われます。
とはいってもタオルや食器などを共用しないこと、手洗いはもちろん重要でしょう。
プールを介して流行するので、プールの塩素濃度を適正にしなくてはなりません。
(これは個人では無理ですが(^-^;)
手足口病、ヘルパンギーナ、咽頭結膜熱とも大人も気をつけなくてはなりません。
子ども達も、夏休みまであと少し、中体連もあっているようで、体調には気を付けて(^^)/
ほぼ1か月前に舌下免疫療法の勉強会の話を書きました。
(⇒2019.5.25のブログ『最新型の勉強会』)
Web上での勉強会で、ディスカッションの時間も限られてましたので質問も各自1~2問程度でした。
演者の湯田厚司先生は舌下免疫療法についての第一人者ですし、もっといろいろ聞きたいことが皆あったはず...
ということで、なんと参加者から講演終了後に質問を募集。
まとめて回答をつくって送るという大盤振る舞い(*_*;
普通こんなことないですよ(・_・;)
ホントに凄くありがたいm(__)m
で、回答集が届きました。

(画像は質問だけが載ってるページ)
本当に様々な質問が寄せられてます。
そしてその一つ一つに細かい回答。
実際の臨床の場からの質問なので、すぐに役立つ知識が満載です。
いや~ありがたい(@_@)
舌下免疫療法はスギ花粉症とダニ(ハウスダスト)アレルギーが適応です。
スギ花粉症は花粉症シーズン以外じゃないと開始できないので、今年も今月から何人も開始になりました。
また、スケジュールの予定が立てやすい夏休みから開始予定のお子さん方も結構な人数います。
親子で開始する方もいます。一人で治療するよりも、近くに一緒に治療する人がいた方が続けやすいですよね。
今回の勉強会で、舌下免疫療法のメリット、デメリットについて更に勉強になりました。
興味のある方はどうぞご相談ください(^^)
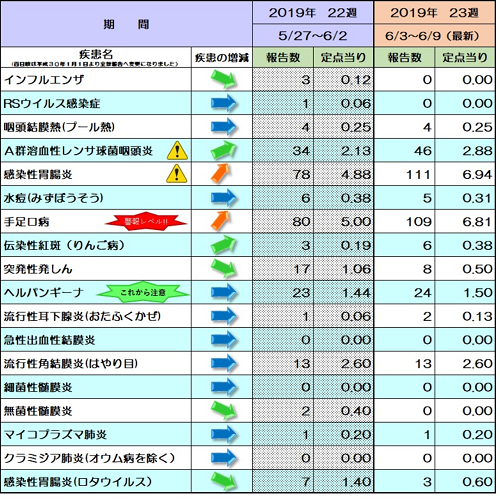
熊本市ホームページより
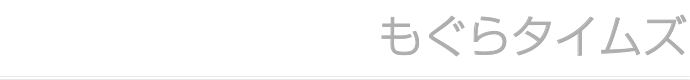
前々回のブログでも書きましたが、相変わらず警報レベルの手足口病。
たしかにまだまだ多い印象です。
それとともに最近はヘルパンギーナが増加してきてそうな感じですね。
この時期になると毎年書いている気もするし、前々回も書いてますが『手足口病』『ヘルパンギーナ』『咽頭結膜熱』の3つを『夏かぜ』と呼びます。
で、ヘルパンギーナですが、主にエンテロウイルスが原因になります。
特徴は突然の発熱と咽頭痛。
のどは手足口病と同じように水ぶくれができます。水ぶくれが潰れると口内炎のようになり痛みが強いのも特徴です。
のどの所見が手足口病と似ているので、手足の皮疹の有無が診断につながります。
治療も手足口病と同じく、基本的には解熱剤などの対症療法のみです。
感染力が強いのも同じ。2~4週間程度は便からウィルスが排出されるので、感染予防が長めに必要なのも同じ。
特に出席停止の決められた期間もないので、『発熱などの症状がおさまって、元気になれば登園・登校OK』というのまで同じです。
なので、症状とのどの見た目で『ヘルパンギーナ』と診断された後に手足に皮疹が出てきて、実は『手足口病』だったということもあり得るのですが、特に治療法も変わらないのであまり問題ありません。
大人でもかかることがあるのも同じですので、お気を付けくださいね~(^^)/
書いてることがほとんど手足口病と同じなので、目新しくない記事でした(*_*;
先日6月9日は当番医。
この時期は冬のインフルエンザのように流行する疾患もあまりないので、特に混雑することもなく終わりました。
しかし中にはかなり重症の感染症の方もいて、総合病院に入院をお願いしたりもあり...
耳鼻科領域の救急疾患は実は結構多く、例えば急性喉頭蓋炎、扁桃周囲膿瘍などは時々外来で診ますし、軽症であれば点滴などを使用しながら治療します。
ただし、これらは急激に悪化して命に関わることもある疾患で、その際には手術も要するので危険性が高いと判断すればすぐに耳鼻科が対応できる病院へ紹介しなくてはなりません。
『のどが痛い』という症状だけでも所謂『風邪』で様子を見ているだけでいいものから、前述した危険な病気、そのほかにも腫瘍ができて痛みが出ている場合まであります。
その為に耳鼻科医は『のどの奥』をしっかり見るための技を持っています。
その一つがコレ

『間接喉頭鏡』というものです。
先端に鏡が付いているだけなんですが(^-^;
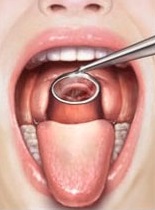
こんな感じでのどの奥を鏡で映して観察します。
10~20秒あればできる非常に簡単な検査です。
舌をしっかり出して、姿勢をしっかりとるのが大事。
ただし、舌をしっかり出しながら声を出してもらわなければ奥は見えませんので、どうしても苦手な方もいます。
どうしても観察できない場合は...

こういったカメラを使用するわけですが、耳鼻科で使用するカメラは鼻の中から挿入しますので、どうしても違和感が嫌だったり、鼻が狭い方は痛みがあったりもします。
(ついでに言うと検査料もかかる)
どんな検査でも『まずは簡単にできる検査から』というのは鉄則(緊急の場合は除く)。
調べてみると前述した『間接喉頭鏡』は100年以上前からある検査(゜゜)
こういった古い技術も大事ですね。
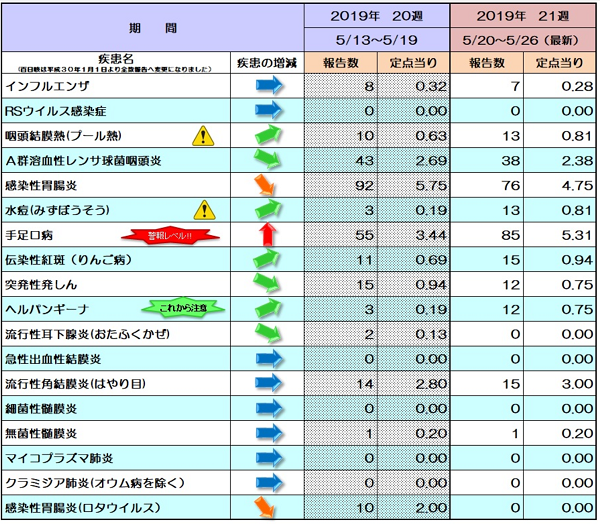
熊本市のホームページより
手足口病が警報レベル。
たしかに最近よく診ますね。
手足口病、咽頭結膜熱(プール熱)、ヘルパンギーナの3つを『夏風邪』とも呼びます。
手足口病はその名の通り、手・足・口に症状が出る病気です。
エンテロウィルスやコクサッキーウイルスというウィルスが原因となります。
典型的には手のひらや足の裏、口の中に水ぶくれのような皮疹がでます。
特に口の中の水ぶくれが潰れると、口内炎のようになって痛みが強くなることもあり食事が食べられなかったり、唾を飲み込むのも辛くなることがあります。
お熱が上がることもよくありますが、高熱が長く続くことは多くありません。
手足のぶつぶつ、口の中の見た目で診断します。特に検査もありません。
口の中が痛いので、味の濃ゆいものや、辛い物はしみて痛いです。
なので、味の薄いもの、飲み込みやすいものをなるべく摂取してもらうようにいつも説明します。
口内炎ができたときに辛い物をしみますよね(*_*;
ウィルスですので、当然抗生剤なんか効きませんし、自然と治るのを待つしかできません。
通常は痛み止め、解熱剤を使うくらいです。
で、この病気がやっかりなのが、人にうつしちゃうことです。
感染力はかなり強いですので、特に乳幼児が保育園で集団感染することがあります。
2~3週間くらいは便や唾液の中にウィルスがいると言われていますので、オムツの処理や食器などには気をつけなくてはなりません。
基本的な登校、登園許可の基準は
『発熱などの症状が治まって、全身状態が良ければ登校・登園可』という感じです。
元気になったらOK!って感じですね(^-^;
学校や幼稚園・保育園によって独自に登校・登園許可書が必要だったりもしますので、それはご注意を(^-^;
感染力が2~3週間もあるので、その間ずっと休ませるのはあまり現実的じゃないわけです。
ちなみに大人が罹ることもあり、その場合は症状がかなり強く出ることが多いですので、親御さん方もご注意下さいm(__)m

先日とある医学系の冊子を読んでいた時、これを発見。
『ミルク性中耳炎』ってあまり一般的な名前ではないと思いますが、説明してみます。
簡単に言うと、ミルクを飲むときに体勢によって耳管という鼻と耳をつなぐ管を通して中耳にミルクが入ってしまい、中耳炎を起こすというものです。
耳管と中耳炎について当院HPの中耳炎のページに図解もありますので、ご参照ください。
⇒『中耳炎のページへ』
特に寝た状態(横抱き)でミルクを飲ませると、角度によって耳管の方向にミルクが流れやすくなるというわけです。
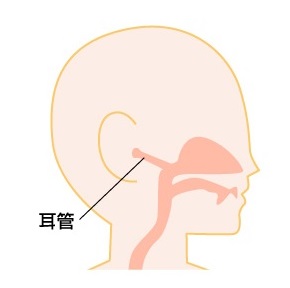
縦抱きの状態
⇓
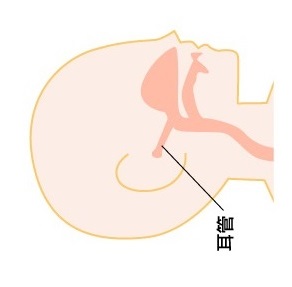
横抱きの状態。
確かに耳の方に流れていっちゃいそうですね。
頭の位置によって起こる中耳炎ということで、『頭位性中耳炎』とも呼ばれます。
しかし、ここで一つ疑問点。
中耳炎で耳鼻科を受診した時に
『鼓膜の奥にミルクが溜まって中耳炎を起こしてます』
なんて言われたことがある人ってあまりいないのではないでしょうか?
いくつか論文も調べてみましたが、横向きでミルクを飲んでも中耳炎は増加しないという報告もあります。
結論を言っちゃうと、ミルクを飲むときの体勢よりも飲んだ後の逆流の方が問題のようです。
小さな子は胃の内容物が逆流しやすく(胃食道逆流)、その逆流したものが中耳炎の原因となるわけです。
実際に中耳炎で鼓膜切開をして、中を調べると胃酸の成分が認められたという報告もあります。
なのでミルクを飲んだ後にはすぐに横にせずに、しっかりゲップをさせることは大事だと思います。
ちなみに、このミルク性中耳炎の予防の為、縦抱きでもミルクを飲ませやすいように角度を変えたような哺乳瓶があります。
耳鼻科の学会の展示にも出店していて、たしか耳鼻科医が監修したとかいう宣伝文句でした。
そして私もまんまと購入して使用しました(^-^;
哺乳瓶によって中耳炎が完全に防げるわけではないのですが、デザインも可愛く、角度がついていて親がミルクをあげるのが楽だったので良かったです(^^)
昨日5月24日はちょっと新しい試みの勉強会。

内容は『アレルギー性鼻炎治療最前線』ということで、『舌下免疫療法』が中心のお話。
講演の演者は湯田厚司先生。
舌下免疫療法について、症例数も論文数も講演数も日本一であろう先生です。
で、なにが新しいかと言うと。Web上での講演会なんです。
まず30分の講演があるのですが、湯田先生は三重県で講演されます。
PC上に講演の内容のスライドも映し出され、ついでに視聴者の映像も映し出されます。
今回の視聴者は九州各県の耳鼻科医11名。
(なぜか私が熊本県代表(^-^;)
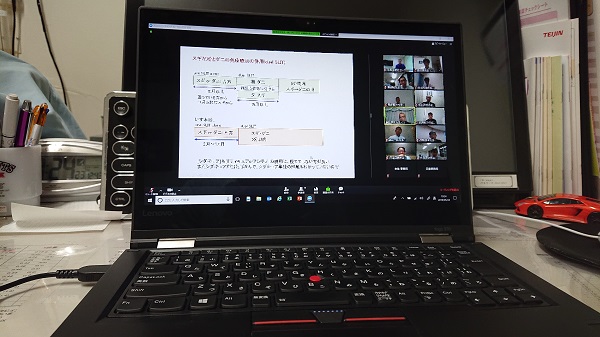
講演中の様子。
講演内容のスライドとともに、右側に視聴者のリアルタイム映像が流れるので油断できない(@_@)
(いちおう自分以外のとこにはモザイクかけてます。)
講演の後はディスカッション。
Web会議のような感じです。
ちょっと音声の乱れはありましたが、概ね問題なし。
これなら会場に集まる必要もないので、確かに手間は減ります。
交通費や場所代もかかりませんしね。
講演の後の雑談はできませんが...(^-^;
講演の内容は流石に舌下免疫療法の第一人者。
圧倒的な経験を元に、実際の臨床に役立つ内容が盛りだくさんでした。
ディスカッションでも質問に対する答えが非常に明確。
私もいくつかお話させていただきましたが、これからの舌下免疫療法治療についていくつもヒントを頂きました。
スギ花粉のシーズンが終わり、スギに対する舌下免疫療法をすでに今シーズンも数名開始しております。
治療の相談はお気軽にどうぞ(^^)
熊本市の耳鼻咽喉科 たかむら耳鼻咽喉科
〒862-0926 熊本市東区保田窪5丁目10-26 ■診療時間 ●月~火・木~金/9:00-12:30 14:30-18:30 ●水曜日/9:00-12:30 ●土曜日/9:00-12:30 14:00-15:00 ■休診日 日曜・祝祭日
〒862-0926 熊本市東区保田窪5丁目10-26 ■診療時間 ●月~火・木~金/9:00-12:30 14:30-18:30 ●水曜日/9:00-12:30 ●土曜日/9:00-12:30 14:00-15:00 ■休診日 日曜・祝祭日